ARCH ARGENT OFTALMOL | 2018
TRABAJOS LIBRES
El injerto de membrana amniótica en la reconstrucción de la superficie ocular anterior: experiencia personal
Autor:
Dr. Alejo Vercesi
Cátedra de Oftalmología de la Universidad Nacional de Rosario.
Agradecimientos:
Al Dr. Martin Rueff y al Dr. Mauricio Oderda, quienes me brindaron un desinteresado apoyo en la parte operativa del presente trabajo.
RESUMEN
Objetivo:
Analizar la utilidad del injerto de membrana amniótica en la reconstrucción de la superficie epitelial corneal y conjuntival y mejoramiento de la agudeza visual, en una serie de pacientes con patologías graves de córnea y conjuntiva.
Métodos:
Se incluyeron 18 ojos de 18 pacientes con: quemaduras de córnea por cal (n=2); queratopatías bullosas pseudofáquicas y afáquicas (n=3); Penfigoides oculares (n=2); queratopatías post-queratoplastia penetrante (n=4); úlceras de córnea a repetición en queratitis metaherpéticas y postinfecciosas (n=2); y pterigión invasor recidivante (n=4) y un caso con degenaración grasa de la córnea. Actualmente, tenemos 41 casos operados con injerto de membrana amniótica.
Resultados:
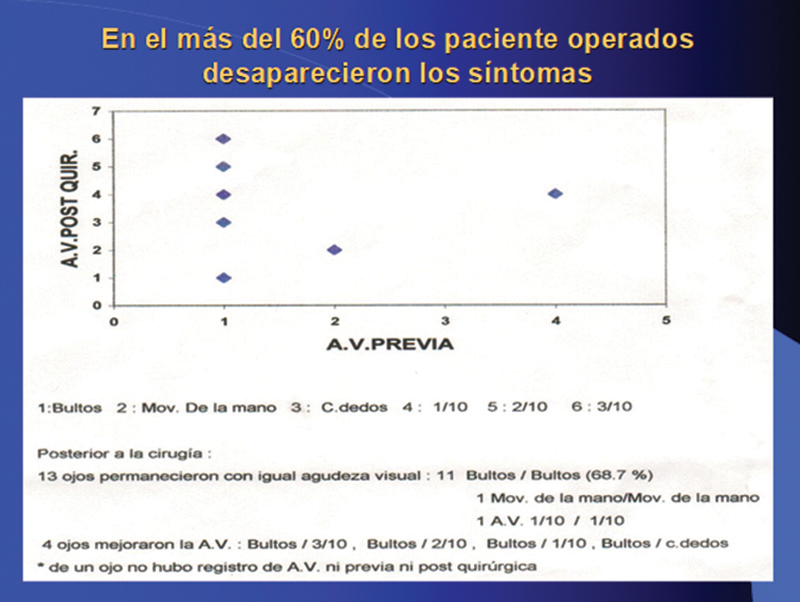
A través de un seguimiento entre 4 y 16 meses se observó una importante mejoría de la agudeza visual en tres casos y desaparición de síntomas, en casi todos los casos.
Conclusiones:
El injerto de membrana amniótica puede ser una alternativa válida para tratar los signos y síntomas y mejorar, en algunos casos, la agudeza visual de patologías graves de córnea y conjuntiva.
Palabras clave:
TMA:Trasplante de membrana amniótica; 360º o 170º: grados de recubrimiento del limbo; C: recubrimiento total de la córnea; C(p): recubrimiento parcial de la córnea. MA: membrana amniótica.
INTRODUCCIÓN
Los avances en la comprensión de los procesos biológicos de la reparación de la superficie ocular anterior (córnea y conjuntiva) han servido de base para un mejor tratamiento de las diversas patologías que lesionan a la misma.
El injerto de membrana amniótica ha posibilitado y contribuido significativamente para el tratamiento de una gran variedad de enfermedades severas de la superficie ocular anterior 1, 2, 3, 4, 5.
Algunas de estas enfermedades anteriormente no tenían tratamiento efectivo y el resultado era la pérdida visual severa.
MATERIAL Y MÉTODOS
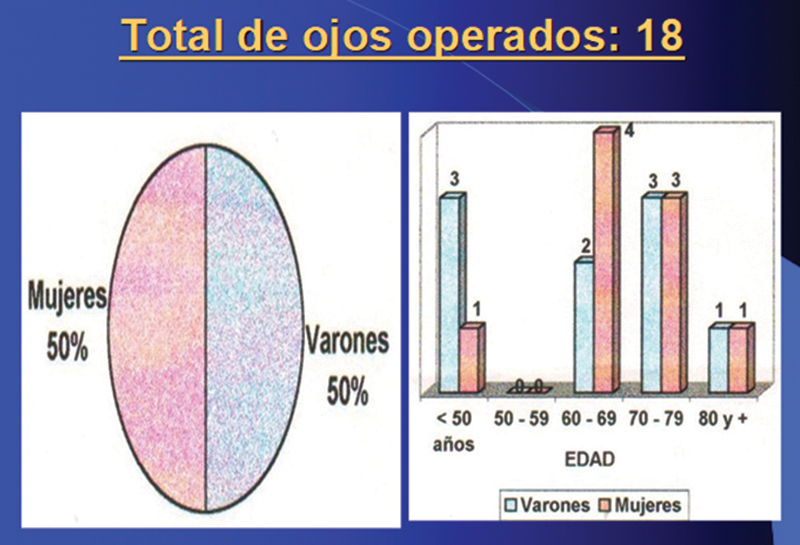
Se analizaron retrospectivamente los resultados de 18 ojos de 18 pacientes operados con injerto de membrana amniótica, entre dos de los cuales recibieron un injerto de córnea penetrante en una operación ulterior, entre mayo de 2000 y agosto de 2001. La edad de los pacientes varió entre 36 y 73 años. El tratamiento quirúrgico consistió en la excisión del tejido cicatrizal, queratectomías superficiales seguido con el trasplante de la membrana amniótica, conservada a –Cº80, sobre la superficie de la esclera y córnea.
La técnica quirúrgica consistió en la debridación del tejido fibrovascular que cubría la córnea y limbo, realizándose una queratectomía superficial en algunos casos. El área limbar afectada fue cubierta con trasplante de membrana amniótica en 180 y/o 360 grados, con recubrimiento parcial y/o total de la córnea, según los casos. Cuando las opacidades de la córnea central eran superficiales, luego de una queratectomía superficial se dejaba una zona libre de membrana amniótica. En los casos que las opacidades corneales comprendían al espesor de la córnea con bullas epiteliales se cubría totalmente a la misma con la membrana amniótica. Se utilizó suturas nylon 10 ceros para unir la córnea con la membrana amniótica y sutura absorvible 9 ceros para unirla al limbo a través de puntos epiesclerales.
RESULTADOS
Se constató la mejora de la agudeza visual en tres casos (Tabla), y la desaparición de los síntomas en la mayoría de los casos, efecto que fue muy destacado por los pacientes, a pesar de la poca o nula mejoría de la agudeza visual. En esos casos, el tratamiento definitivo lo constituye la queratoplastia penetrante. En la foto 1 se observa el estado preoperatorio correspondiente al caso 7 (quemadura grave de córnea por cal) y en la foto 2 el estado postoperatorio con un mejoría importante en la agudeza visual. En la citologóa de impresión preoperatoria de la córnea del mismo ojo, foto 3, se observan células caliciformes y epiteliales (normalmente no se observan células caliciformes en la córnea).
DISCUSIÓN
En el tratamiento médico y quirúrgico de las quemaduras oculares severas químicas o térmicas, por ejemplo, los resultados han sido insatisfactorios. Los avances en el conocimiento de la biología de la superficie ocular anterior del ojo, demostró que las células basales limbares funcionan como células madre (stem cells) del epitelio corneal 6, 7.
En las quemaduras de la superficie ocular anterior, las células limbares son frecuentemente destruidas, en consecuencia en la estructura epitelial anterior se producen defectos epiteliales recurrentes. A través de injertos limbares obtenidos del ojo contralateral del paciente, o de otro , se puede reconstruir una estructura epitelial estable 8, 9. Sin embargo, en quemaduras oculares extensas que involucran una gran superficie de la conjuntiva, es dificultosa la reparación del epitelio corneal.
El severo daño de las células conjuntivales causa deficiencia de la capa mucosa del film lagrimal, inflamación conjuntival, fibrosis conjuntival, originándose un síndrome de ojo seco 10. En estos casos, es necesario abordar la reconstrucción de la conjuntiva y del epitelio limbar 11.
La reconstrucción del epitelio conjuntival puede ser realizado de dos maneras: reemplazando la conjuntiva enferma por otros tejidos o modificando las condiciones biológicas circundantes a la lesión 1.
Si bien han sido utilizados conjuntiva autóloga, mucosa nasal, mucosa bucal y vaginal para reemplazar la conjuntiva afectada 12, 13 estos tejidos tienen diversos inconvenientes como son: infecciones recurrentes, apariencia y coloración distinta, además de provenir de fuentes de provisión limitadas.
El contacto con una membrana basal indemne y sana ha sido advocado con un pivote fundamental para una normal epitelización.
La membrana amniótica es un tejido delgado, semitransparente, que forma parte de la capa más íntima de la membrana fetal. La membrana tiene una gruesa y continua membrana basal con un complemento completo de colágeno tipo IV y V y laminillas, que constituye el principal componente de la membrana basal 14.
La membrana amniótica ha sido utilizada clínicamente para producir la epitelización en quemaduras, úlceras de piel o como parches en heridas y trasplante de piel.
Últimamente, también ha sido empleada para el cultivo de células epiteliales “in vitro” que luego han sido trasplantadas en pacientes en los que los trasplantes de córnea convencionales no habían funcionado 15, 16.
La aplicación de la membrana amniótica en las alteraciones de la superficie ocular anterior fue realizado por De Röth utilizándola como injerto conjuntival en reparación de simbléfaron en 1940.
En 1995, Kim y Tseng reportaron que el trasplante de membrana amniótica sobre la superficie de la córnea de conejos, que habían sufrido una quemadura experimental, produjo una epitelización de la superficie de la córnea con células que expresaban una queratina de tipo corneal.
Este reporte estimuló el uso de membrana amniótica en pacientes con alteraciones cicatrizales de la superficie ocular 17, 18.
Shimazaki,J; Yang,H; y Tsubota,K; reportan su utilización para el tratamiento de las etapas finales del Síndrome de Stevens Jonson y Penfigoide cicatrizal 1.
Recientes estudios han demostrado la efectividad de la membrana amniótica en cicatrización de la superficie de la córnea con una persistencia y estabilidad del epitelio corneal en defectos epiteliales y úlceras como consecuencia de la remoción de Pterigión y o tumores conjuntivales 19, 20, 21, 22.
Estos estudios demuestran también la exitosa reconstrucción conjuntival y de la superficie corneal, que permanece húmeda y estable, no obstante no están demasiado claros los mecanismos exactos por lo cual se produce lo anterior 23, 24.
La superficie ocular está cubierta por dos tipos de células epiteliales: el epitelio conjuntival y el epitelio corneal. El epitelio conjuntival difiere del epitelio corneal, por contener células caliciformes secretadoras de mucina intercaladas con células no caliciforme 23, 24.
Las células no caliciformes del epitelio corneal y conjuntival no están queratinizadas y expresan distintos tipos de mucina.
Estas propiedades fenotípicas colectivamente ayudan a mantener la superficie ocular anterior y su humidificación.
A nivel de la unión corneo-conjuntival se encuentra el epitelio limbar que constituye las células “madre” (stem cells) del epitelio corneal.
Cuando el epitelio limbar es destruido parcial o totalmente, como se ha demostrado en modelos animales experimentales, se produce una invasión epitelial conjuntival con células caliciformes en la superficie corneal.
Se ha demostrado, por citología por impresión, que muchas enfermedades corneales manifiestan como común denominador una deficiencia limbar (de las células madre).
Se considera que las células madres del epitelio conjuntival se encuentran en los fondos de saco, donde se han sido encontradas la mayor cantidad de células caliciformes.
En consecuencia, se infiere que las células madre conjuntivales podrían contribuir a la diferenciación de las células caliciformes.
Para explorar el mecanismo por el cual la membrana amniótica contribuye a reconstruir la superficie ocular, se puede utilizar la citología por impresión, para determinar el fenotipo del epitelio que se halla sobre la superficie cubierta por la membrana amniótica.
En pacientes con deficiencia de las células “madre” limbares, el estudio citológico por impresión demostró que el fenotipo epitelial de la superficie corneal cubierta por la membrana amnniótica fue del tipo conjuntival.
Algunos trabajos sugieren que la membrana amniótica puede ser utilizada como primera etapa en la reconstrucción final de la superficie corneal debido a deficiencia limbar 23, 24.
En síntesis, creemos que el trasplante de membrana amniótica puede ser una alternativa válida para el tratamiento previo o definitivo de algunas patologías oculares, que combinada al trasplante limbar y queratoplastia podrían restaurar la visión a ojos que utilizando una sola de estas medidas sería insuficiente.
REFERENCIAS BIBLIOGRÁFICAS
1. Amniotic membrane transplantation for ocular surface reconstruction in patients with chemical and thermal burns.- Shimazaki-J; Yang H-; Tusbota-K. OPHTHALMOLOGY. 1997; 104/12 (2068-2076).
2. Technique for reconstruction of the corneal surface by transplantation of preserved human amniotic membrane. Kruse-FE; ET AL: OPHTHALMOLOGE. 1999; 96/10. (673-678).
3. Amniotic membrane transplatation for symtomatic bullos keratopthy. Dires-RFT; Tseng-SCG; ET AL: OPHTHALMOLOGY 1990-2000/03.
4. Repair of sclera perforation with preserved scleral and amniotic membrane in Marfan´S syndrome. Rodriguez. Ares MT; Tourino -R ET AL: OPHTHALMIC-SURG-LASERS. 1999; 30/6(485-487).
5. Trabeculectomy with de use of amniotic membrane for uncontrollable glaucoma. Fujishima-H; Shimaza-J. ET AL.OPHTHALMIC-SURG-LASERS- 1998; 29/5 (428-431).
6. The X, Y, Z, hypothesis of corneal epithelial basal cells maintenance(letter). INVEST OPHTHALMOL Vis Sci 1983:24. 1442-3.
7. Existence ofl slow.cycling limbal epithelial basal cells that can be preferentially stimulated to proliferate: implications on epithelial stem cells. Cotsarellis G; Cheng SZ. CELL 1989; 57: 201-209.
8. Limbal autograft transplantation for ocular surface disorders, Kenyon KR; Tseng SCG OPHTHALMOLOGY 1989; 96:709-23.
9. Corneal stem cells disease:concepts, categorization, and treatment by auto- and homotransplantations of limbal stem cells. Pfister RR CLAO J 1994; 20: 64-72.
10. Amniotic membrane transplantation for conjuntival surface reconstrucion. Tsen-SCG; ET AL. AME.J.OPHTALMOL. 1997; 124/6 (765-774).
11. Surgical reconstruction of the ocular surface in advanced ocular cicatrizal pemphigoid and Stevevns- Johson syndrome. Tsubota_K. ET al. AM.J. OPHTHALMOL.1996- 122/1 (3388-52).
12. Buccal mucous membrane grafts in treatment of burns of the eye. Siegel R.Arch.Ophthalmol 1944; 32 :104-8
13. Autologous nasal mucosa transplantation in severe bilateral conjunctival mucus deciciency sy ndrome, Naumann Gh ; Lang G. Ophthalmology 1990: 97: 1011-7.
14. Localization of type IV and V collagens lin the stroma of human amnio, Modesti A. Sacroa S.. Prog Clin. Biol. Res- 1989: 296:459-63.
15. Successful transplantation of bioengnieered tissue replacements in patients with ocular surface disease, Schwab IR; Reyes N. CORNEA 2000: 19/4 (421-426).
16. Reconstruction of damage corneas by transplantation of autologus limbal epithelial cells. NEW-ENGLAND J MED 2000 Jun. 13, 343/2 /98-93).
17. Transplantation of amniotic membrane for conjuntival and corneal surface reconstruction. MellerD; Tseng Scg. OPHTHALMOLOGE.1998 95/12 (805-813).
18. Amniotic membrane transplantation for ocular surface reconstruction. Azuara. Blanco-A; ET AL. British Journal of ophthalmology. 1999, 83/84(399-402).
19. Transplantation of amniotic membrane and limbal autograft for patients with recurrent pteriggium associated with symblefaron. Shimazaki-J; Shinozaki N: Tsubota K BRITISH JOURNAL OF OPHTHALMOLOGY 1998: 82/3(235-240).
20. Aplicación de amnios como sustituto de conjuntiva en tumoración ocular, Moreno-Lopez - Alvarez. Revista Mexicana de Oftalmología 1999; 73/4(171-175).
21. Management of conjuntival cicatrizind diseasea and severe ocular dysfunction, Chiou-AG; Florakis GJ. SURV,O9PHTHALMOL. 1998 43/1(19-46).
22. Amniotic membrane transplantation for persistent epithelial defects with ulceration. Lee S-H; Tseng SCG. AM.J.OPHTHALMOL. 123/3 1997.
23. Impresión Cytology Study of epithelial Phenotype of Ocular Surface Reconstructed by preserved Human Amiotic Membrane, Prabhasawat, P Scheffer C. Tseng G. Arch, Ophthalmolo 1997; 11; 1360-1367.
24. Amniotic Membrane transplantation with or without limbarl allografts corn corneal surface reconstruction in patients with limbal stem cell deficiency, Tseng-SCG.- Prabhasawat-P-ARCH. OPHTHALMOLOGY 1998. 116/4 (431-441).