ARCH ARGENT OFTALMOL | 2019
COMUNICACIÓN BREVE
Síndrome de Susac: reporte de un caso
Autores:
Dres. Anastasia Zienkiewicz Oyarzábal*, Andrés Intriago Montesdeoca*, Andrea Trujillo*
y Ana Sanseau*
*Servicio de Oftalmología, Hospital General de Agudos Ramos Mejía. Buenos Aires, Argentina.
Contacto: anasanseau@gmail.com
Recepción: 7/4/2019
Aprobación: 16/4/2019
Disponible en www.sao.org.ar
Arch. Argent. Oftalmol. 2019; 13: 65-69
RESUMEN
El síndrome de Susac es una entidad poco frecuente caracterizada por una endoteliopatía autoinmune, que produce oclusiones microvasculares inflamatorias de cerebro, retina y oído interno. La causa y patogénesis no está clara aún. Se define por la triada clásica de encefalopatía, oclusiones arteriales de rama de la retina y deterioro auditivo neurosensorial. El diagnóstico de esta enfermedad se basa en esta tríada y los hallazgos en los estudios complementarios. En el siguiente caso describiremos una paciente de 44 años de edad, que comienza con disfunción del sistema nervioso central y posterior aparición de los signos y síntomas característicos.
Palabras clave: vasculitis, disfunción del sistema nervioso, inmunoterapia, esclerosis múltiple, Susac.
ABSTRACT
The Susac Syndrome is an uncommon entity which presumably autoimmune mediated endotheliopathy that produce inflammation occlusions of microvessels in brain, retina, and inner ear, but the causes and pathogenesis are not clear yet. It is characterised by the clinical triad of encephalopathy, branch retinal artery occlusions and sensorineural hearing impairment. The diagnosis of this illness is based on this triad and findings in complementary studies. In the following case we describe a 44-year-old women patient, who started with a central nervous system dysfunction and posteriorly appear other characteristic signs and symptoms.
Keywords: Immunotherapy, Susac, retinocochleocerebral, vasculopathy, CNS dysfunction, retinal artery occlusions.
INTRODUCCIÓN
El síndrome de Susac se describe por primera vez en 1979 por el médico norteamericano John O. Susac 1. Hasta la actualidad se encuentran poco más de 300 casos reportados 20.
Se cree que es una enfermedad autoinmune mediada por anticuerpos que actúan a nivel endotelial, causando alteración del endotelio de la microvasculatura a nivel del cerebro, retina y oído interno.
La triada clínica se caracteriza por encefalopatía, obstrucciones arteriales retinianas y alteración en la audición neurosensorial 1. Su dificultad diagnóstica radica en que la mayoría de los casos no se presenta con esta tríada clásica, por lo que muchas veces es subdiagnosticado, confundiéndose con otras enfermedades como la esclerosis múltiple (EM), otros tipos de enfermedades desmielinizantes y enfermedades infecciosas con compromiso del sistema nervioso central.
Es más frecuente en mujeres, observándose una relación de 3:1 entre mujeres y hombres. Con una mayor incidencia entre la segunda y cuarta década de la vida, aunque puede presentarse en cualquier década de la vida.
Su tratamiento consiste en inmunosupresión e inmunomoduladores, con distintos esquemas de tratamiento, basados principalmente en la respuesta de cada paciente a los mismos. Generalmente se usan de manera combinada. El inicio temprano del mismo es importante para evitar progresión de la enfermedad y deterioro permanente.
OBJETIVOS
Expondremos un caso de síndrome de Susac, con presentación clásica de la misma. Se realiza una revisión bibliográfica y evaluación de su evolución y tratamiento médico.
MÉTODO
Caso clínico
Paciente de 44 años de edad de sexo femenino sin antecedentes clínicos, inicia con deterioro del sensorio de tres semanas de evolución, presentando al examen físico debilidad muscular generalizada, desorientación temporo-espacial, discurso incoherente y conductas bizarras, clasificado como grado III de encefalopatía según la escala de severidad de West Haven. En la resonancia magnética (RM) se observan lesiones múltiples puntiformes como bolas de nieve que confluyen, secuencia de perlas, hiperintensas en secuencia de difusión (DWI) cortico-subcorticales fronto parietal bilateral, cuerpo calloso, unión calloso septal, rodete, hemiprotuberancia y pedúnculo cerebeloso medio derecho en la resonancia magnética (RM Imágenes 1 y 2).
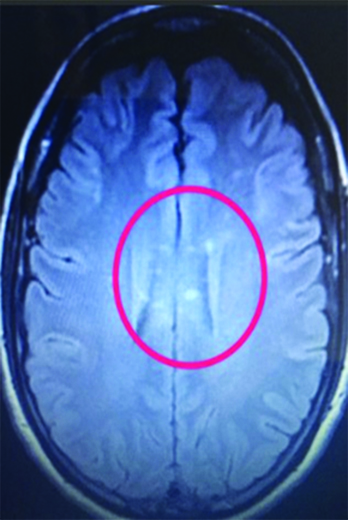
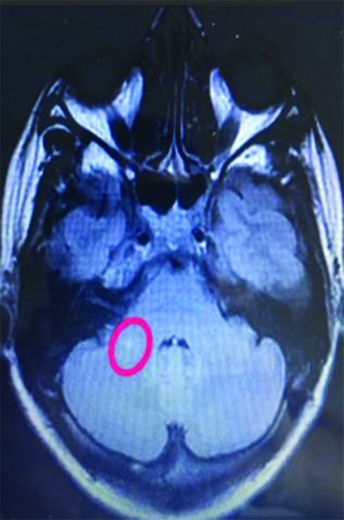
Imagen 1: RM corte axial de cerebro, (marcado por un anillo rojo) se evidencian lesiones hiperintensas focales y ovoidea, tamaño variable, brillantes, visibles sobre el espesor de cuerpo calloso y en la unión calloso-septal ambos hemisferios cerebrales, aspecto de perlas. Imagen 2: RM corte axial de cerebelo, imagen puntiforme hiperintensa en pedúnculo cerebeloso medio derecho.
Fue derivada a oftalmología por presentar dificultad en la visión, descripta como ¨falta de visión periférica¨, alteración compatible con escotoma temporal superior en ambos ojos (AO). Al examen de fondo de ojos se observan vasos exangües, arrosariamiento venoso y vasculitis temporal inferior en AO (Imágenes 3, 4, 5 y 6). Se realiza campo visual sólo de ojo derecho (Imagen 7), por incapacidad de la paciente para completar el examen del ojo izquierdo debido a la dificultad motora que presenta. Se puede observar un escotoma relativo superior. En la retinofluoresceinografía (RFG) se localiza un área de hiperfluorescencia perivascular, en tiempos medios compatible con vasculitis periférica de AO (Imágenes 8 y 9) y con la alteración visual descripta por la paciente.
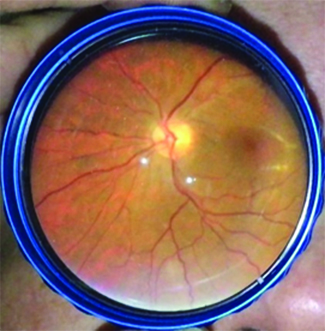
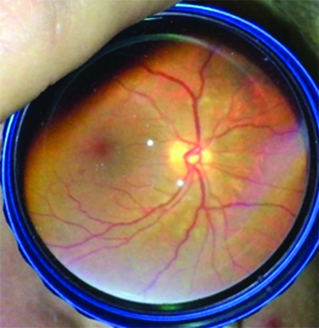
Imágenes 3 y 4: FO, OD y OI respectivamente, retinas aplicadas 360°, papilas excavación fisiológica de bordes netos, brillo macular acorde a la edad.
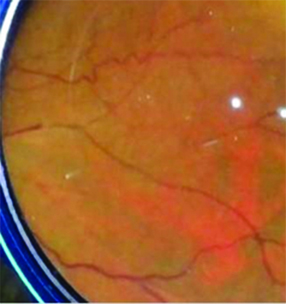
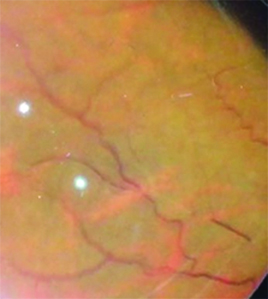
Imágenes 5 y 6: se evidencia, arrosariamiento venoso, vasos exangües y vasculitis en terminación de la arcada temporal inferior.
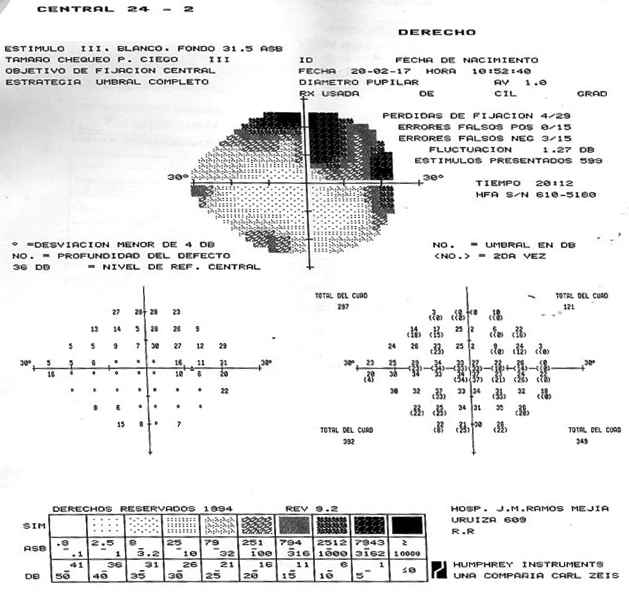
Imagen 7: CVC 24.2 OD, se observa escotoma relativo temporal superior, que se correlaciona con la descripción que realiza la paciente y con las imágenes observadas en el FO y la RFG en la retina temporal inferior. No se logra completar el examen, por lo que no se pudo obtener el CVC del OI.
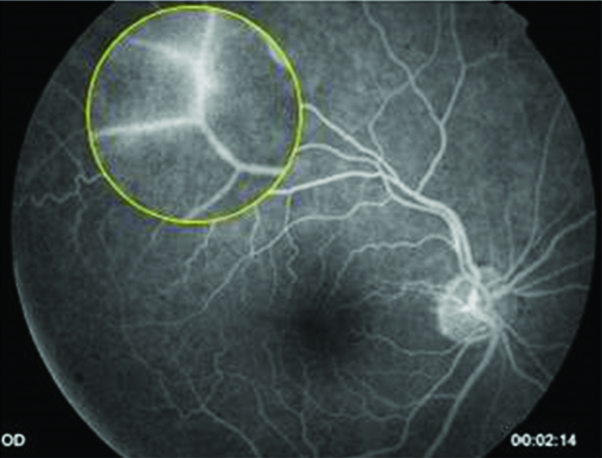
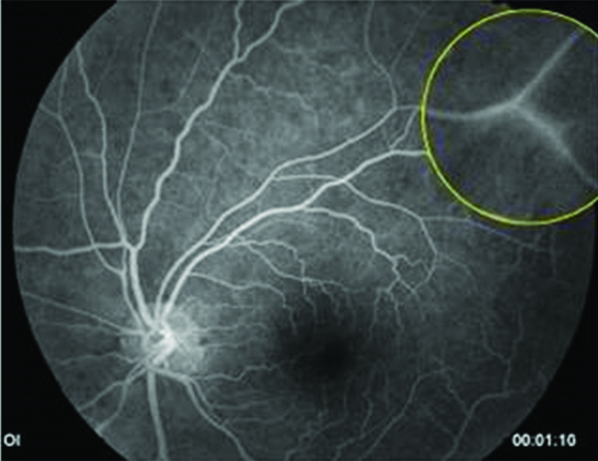
Imágenes 8 y 9: RFG OD y OI respectivamente, donde se puede localizar la alteración en la permeabilidad vascular inferotemporal de la retina, vasculitis, compatible con la imagen que refiere la paciente en AO. Placas de Gass: segmentos arteriolares ocluidos junto con otros, vasos fantasmas o rayos de plata, a menudo localizados en bifurcaciones.
En la audiometría se evidencia hipoacusia perceptiva bilateral, mayor en oído izquierdo (Imagen 10).
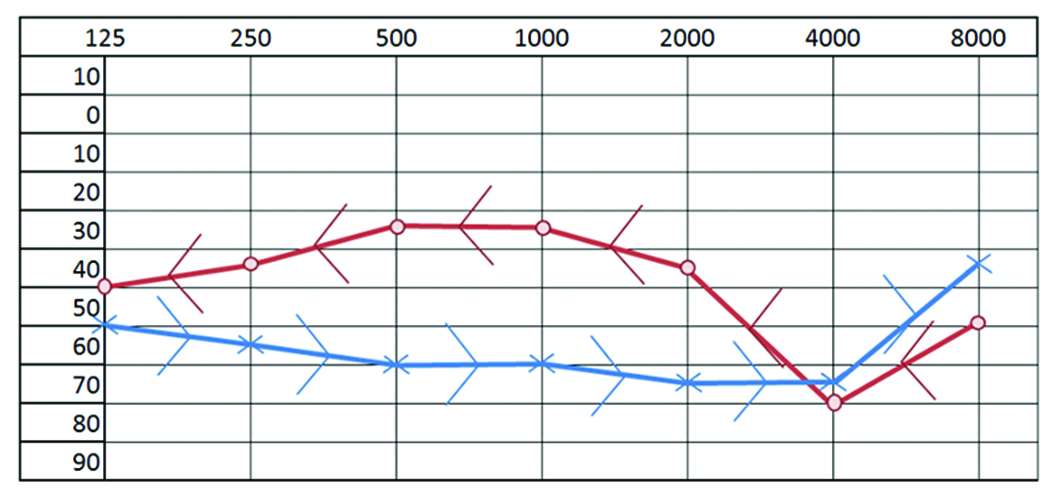
Imagen 10: Audiometría, hipoacusia perceptiva bilateral, con predominio de daño a nivel del oído izquierdo.
En el laboratorio se observó perfil normal de bandas oligoclonales en la punción lumbar,
El resto del examen de laboratorio no reportó ningún dato de relevancia. Toda la serología para infecciones resultó negativa.
Se inicia tratamiento con metilprednisolona 5 gramos total en pulsos, con buena respuesta al tratamiento. Es dada de alta con metilprednisolona 60 mg/día. Dos meses después del cuadro inicial, ingresa con una segunda recaída y se inician nuevamente los pulsos de metilprednisolona 5 gramos sin mejoría del cuadro clínico, por lo que se indicó Gammaglobulina endovenosa (EV), con buena evolución. Al mes presenta una tercera recaída con un cuadro similar. Se administra nuevamente, metilprednisolona en pulsos (5 gr.) y gammaglobulina EV con resolución parcial de su signo-sintomatología.
Se indica inmunosupresión con ciclofosfamida en ciclos (completó dos ciclos hasta la fecha).
Actualmente la paciente se encuentra en tratamiento con metilprednisolona 20 mg/día, omeprazol 40 mg/día y ácido acetilsalicílico 100 mg/día. No ha presentado nuevas recaídas hasta la actualidad (diagnóstico año 2017). Continúa descenso de metilprednisolona para posterior suspensión de la misma.
Es importante destacar que la paciente ha quedado con secuelas cognitivas permanentes y auditivas a predominio izquierdo. Sin secuelas visuales funcionales o estructurales.
DISCUSIÓN
Esta es una patología subdiagnosticada por ser confundida con otras enfermedades que presentan compromiso del sistema nervioso central. En los pocos casos reportados en la literatura deja en evidencia que su manifestación será en función del sector del sistema nervioso afectado, por lo que su sintomatología puede variar de un caso a otro y no debuta con la tríada clásica. Existe gran similitud en la presentación clínica e imagenológica con otras alteraciones vasculares y desmielinizantes, que tengan como órgano blanco en primera instancia el cerebro y con o sin presencia de compromiso auditivo y visual. Dado que son características de la enfermedad pero no condición sine qua non para su diagnóstico.
Las enfermedades de tipo desmielinizantes son aquellas donde el daño se produce a nivel de la vaina de mielina, dentro de estas se encuentra la Esclerosis Múltiple (EM) que representa el diagnóstico diferencial más importante para considerar al valorar un posible síndrome de Susac (SS). Este síndrome constituye una enfermedad autoinmune crónica inflamatoria desmielinizante, cuyo diagnóstico se basa en la clínica, el laboratorio y la progresión en tiempo y espacio de las imágenes evaluadas por la RMN 21.
Los órganos involucrados pueden ser fácilmente dañados de manera irreversible y el periodo ventana de oportunidad para protegerlos es corto 9.
El tratamiento del SS consiste principalmente en el uso de inmunomoduladores. Estos tratamientos no están estandarizados debido al bajo número de pacientes reportados a nivel mundial. Los posibles tratamientos se basan en los resultados obtenidos de la experiencia clínica, sustentados por los reportes individuales y series de casos 6.
Como primera línea de tratamiento se encuentran los glucocorticoides administrados en pulsos de 1 gramo/día por 3 a 5 días, que luego pasan a administrarse por vía oral 1 mg/kg/día por cuatro semanas, y serán disminuidos progresivamente hasta el eventual retiro de la medicación en un período aproximado de 1 o 2 años 17. De manera concomitante se utilizan drogas inmunosupresoras como ciclofosfamida, mofetil micofenolato o rituximab 16. En los casos severos o refractarios, el uso de IVIG o plasmaféresis pueden ser útiles 16 y 19, como en el caso de nuestra paciente, donde en los episodios subsiguientes fueron incorporadas. Una revisión retrospectiva reciente de Mateen et al. encontró mejoras o estabilización en algunos pacientes tratados con IVIg o plasmaféresis 12. En algunos pacientes la monoterapia es efectiva usando corticoides, ciclofosfamida e inmunoglobulinas y en otros pacientes el uso concomitante de estos agentes en combinación ha tenido buenos resultados 15.
Es muy importante una inmunosupresión prolongada en el tiempo para prevenir complicaciones, ya que estas pueden ser fatales 14.
Para reducir el riesgo de trombosis de pequeñas arteriolas, se recomienda la adición de aspirina en todos los pacientes 16 y se cree que podría ser de ayuda el uso de terapia anticoagulante, especialmente en esos casos con anticuerpos antifosfolípidos positivos 13.
CONCLUSIÓN
El diagnóstico de esta entidad debe sospecharse frente a un cuadro neurológico atípico, especialmente si se observan la microangiopatía.
El tratamiento de inicio son los pulsos de corticoides, y las drogas inmunomoduladoras de manera concomitante. IVIg y plasmaféresis, son de utilidad en casos refractarios o recaídas.
Los autores de este artículo no tienen intereses comerciales en ningún material de los presentados en este artículo.
BIBLIOGRAFÍA
1. Susac JO, Hardman JM, Selhorst JB., Retinal Lesion Evolution in Susac Syndrome, Microangiopathy of the brain and retina. Neurology 1979;29:313–316.
2. Ratna k. bitra and eric eggenberger, REVIEW OF SUSAC SYNDROME, current opinion in ophthalmology 2011. 22:472-476.
3. Cosacov R., Villarreal G., Neurología de Susac y Revisión de Casos Argentinos.
4. Macedo M., Furtado M., Barbosa I., Araújo M., Gomes M., Lume M., Menéres M., Meireles A., Santos M.; Síndrome de Susac; Oftalmología - Vol. 36: pp.307-314; Portigal;m 2012.
5. Bardal RC, Badaro E, Arana J, Alves F, Souza EC, Bonomo PP, Portella E, Maia M. Susac syndrome: diverse clinical findings and treatment. Arq Bras Oftalmol. 2014 May-Jun;77(3):188-90.
6. García-Carrasco M, Mendoza-Pinto C, Cervera R. Diagnosis and classification of Susac syndrome. Autoimmun Rev. 2014 Apr-May;13(4-5):347-50.
7. Vodopivec I, Prasad S. Treatment of Susac Syndrome. Curr Treat Options Neurol. 2016 Jan;18(1):3.
8. Grygiel-Górniak B, Puszczewicz M, Czaplicka E. Neurological, otolaryngological and ophthalmological implications of Susac syndrome - a case report. Eur Rev Med Pharmacol Sci. 2016 Jul;20(14):3073-7.
9. Rennebohm RM, Asdaghi N, Srivastava S, Gertner E. Guidelines for treatment of Susac syndrome - An update. Int J Stroke. 2018 Jan 1:1747493017751737.
10. Kleffner I, Dörr J, Ringelstein M, Gross CC, Böckenfeld Y, Schwindt W, Sundermann B, Lohmann H, Wersching H, Promesberger J, von Königsmarck N, Alex A, Guthoff R, Frijns CJ, Kappelle LJ, Jarius S, Wildemann B, Aktas O, Paul F, Wiendl, H, Duning T; European Susac Consortium (EuSaC). Diagnostic criteria for Susac syndrome. J Neurol Neurosurg Psychiatry. 2016 Dec;87(12):1287-1295.
11. Egan RA. Diagnostic Criteria and Treatment Algorithm for Susac Syndrome. J Neuroophthalmol. 2019 Mar;39(1):60-67.
12. F.J. Mateen, A.Y. Zubkov, R. Muralidharan, et al.Susac syndrome: clinical characteristics and treatment in 29 new cases Eur J Neurol, 19 (6) (Jun 2012), pp. 800-811.
13. S. Bucciarelli, R. Cervera, M. Martínez, X. Latorre, J. Font Susac’s syndrome or catastrophic antiphospholipid syndrome Lupus, 13 (2004), pp. 607-608.
14. Van der Kooij SM, van Buchem MA, Overbeek OM, Dijkman G, Huizinga TW. Susac syndrome: a report of four cases and a review of the literature. Neth J Med. 2015;73(1):10-6.
15. Olszanecka-Glinianowicz M, Hrycek A. Susac syndrome as an example of a rare vasculopathy. Pol Arch Med Wewn. 2009 Jan-Feb;119(1-2):80-2. Review.
16. Rennebohm RM, Susac JO. Treatment of Susac’s syndrome. J Neurol Sci. 2007;257:215-20.
17. Kleffner I, Duning T, Lohmann H, et al. A brief review of Susac syndrome. J Neurol Sci. 2012;322:35-40.
18. Hardy TA, Garsia RJ, Halmagyi GM, et al. Tumour necrosis factor (TNF) inhibitor therapy in Susac’s syndrome. J Neurol Sci. 2011;302:126-8.
19. Mateen FJ, Zubkov AY, Muralidharan R, et al. Susac syndrome: clinical characteristics and treatment in 29 new cases. Eur J Neurol. 2012;19:800-11.
20. Dorr J, Krautwald S, Wildemann B, et al. Characteristics of Susac syndrome: a review of all reported cases. Nat Rev Neurol. 2013;9:307-16.
21. Polman CH, Reingold SC, Banwell B, Clanet M, Cohen JA, Filippi M, Fujihara K, Havrdova E, Hutchinson M, Kappos L, Lublin FD, Montalban X, O’Connor P, Sandberg-Wollheim M, Thompson AJ, Waubant E, Weinshenker B, Wolinsky JS. Diagnostic criteria for multiple sclerosis: 2010 revisions to the McDonald criteria. Ann Neurol. 2011 Feb;69(2):292-302.