ARCH ARGENT OFTALMOL | 2018
COMUNICACIÓN BREVE
Primera experiencia
en la Argentina
con el iStent®
microbypass trabecular
Autores: Dres., Facundo G. Sanchez 2, Roberto Zaldivar 3, Fernando Giusio 3, Laura Benítez 3, Pablo Adamek 3, Tomás M. Grippo 1,2
1 Yale University, CT, USA.
2 Grippo Glaucoma Center, Buenos Aires, Argentina
3 Instituto Zaldivar, Mendoza, Argentina.
INTRODUCCIÓN
El glaucoma es la primera causa de ceguera irreversible a nivel mundial 1. La reducción de la presión intraocular permanece como el único factor de riesgo tratable para detener o reducir el riesgo de progresión glaucomatosa 2.
La farmacoterapia es la primera línea de tratamiento 3. Sin embargo, presenta inconvenientes como la falta de adherencia 4–7, dificultades en la administración 8, toxicidad de la superficie ocular 9,10 y efectos adversos locales y/o sistémicos 11,12.
Para los casos de glaucoma no controlado con la máxima medicación tolerada, existen diversas opciones quirúrgicas. Las cirugías tradicionales, como la trabeculectomía o los dispositivos de drenaje, logran una reducción sustancial de la PIO de alrededor del 48% de la PIO basal (TVT Study, p=0.001) 13. No obstante, presentan numerosos efectos adversos 14.
En los últimos años, ha surgido un nuevo grupo de técnicas quirúrgicas conocidas como cirugías de glaucoma mínimamente invasivas (MIGS: Minimally Invasive Glaucoma Surgery). Se refiere a un grupo de procedimientos emergentes que actúan facilitando el drenaje del humor acuoso. Se caracterizan por realizarse a través de incisiones ab interno, producir mínimo trauma, tener al menos modesta eficacia, un muy buen perfil de seguridad y una recuperación rápida 15.
Una de las MIGS es el iStent® (Glaukos Corporation, Laguna Hills, CA). Es un dispositivo implantable que se introduce en el canal de Schlemm, con la posibilidad de utilizar la misma incisión que la cirugía de catarata 16,17. El mecanismo por el cual reduce la PIO es la creación de un canal directo para la salida del humor acuoso desde la cámara anterior hacia el canal de Schlemm 18,19. Otros autores propusieron que este bypass produce, adicionalmente, una dilatación moderada del canal de Schlemm que previene el colapso del mismo y facilita aún más la salida del humor acuoso 20.
En la literatura se reporta, luego de la colocación de un implante, una eficacia en la reducción de la PIO en un rango del 16,3 al 38% 21–26, y una reducción promedio en el número de medicinas de 1.2 17,22,25,26.
Cabe aclarar que las MIGS no pretenden reemplazar a las cirugías tradicionales, sino más bien ocupar un nicho en el tratamiento quirúrgico del glaucoma leve a moderado.
En este artículo, se describe la primera experiencia en la Argentina realizada en el Instituto Zaldivar (MZA) el día 04/08/2016 con los implantes iStent en dos pacientes con 12 meses de seguimiento.
DESCRIPCIÓN DE CASOS
Caso 1
Paciente femenina de 55 años de edad, con antecedentes de diabetes e hipercolesterolemia, que presenta cataratas y glaucoma crónico de ángulo abierto. Al examen ocular se constata: agudeza visual con corrección (AVCC): OD: 20/400, OI: 20/30. Biomicroscopía (BMC) OD: catarata subcapsular posterior (SCP) +++, Nuclear (N) ++; OI: SCP ++, N ++. Presión intraocular (PIO) con medicación: OD: 20 mmHg, OI: 21 mmHg. Nota: la paciente era poco adherente a la terapia. Gonioscopía: ángulo abierto G4, pigmento +/++ en ambos ojos (AO). Fondo de ojo (FO) OD: papila con leve afinamiento inferotemporal y atrofia peripapilar, excavación: 0.7x0.7; OI: 0.6x0.6, resto sin particularidades (s/p).
Se indica facoemulsificación y colocación de lente intraocular (IOL) con implantación de dispositivo iStent en OD.
Caso 2
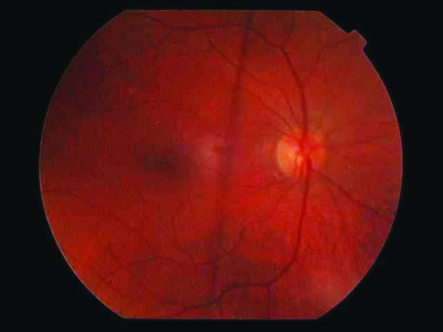
Paciente masculino de 63 años de edad, con antecedentes de hipertensión arterial. Realizó trabeculectomía en OI hace dos años. En tratamiento con timolol. Al examen ocular: AVSC OD: 20/40; OI: movimiento de manos. AVCC OD: 20/25; OI: ninguna mejoría con corrección. Rx OD: +0.25; -0.50x90º. BMC OD: catarata nuclear ++, cortical +, pseudoexfoliación (PEX) ++. OI: pseudofaquia, PEX ++, opacificación de la cápsula posterior (OCP) resuelta con YAG láser; iridodonesis; algunas sinequias; trabeculectomía: ampolla plana, pupila midriática poco reactiva. PIO: sin medicación: 16 mmHg AO. Con medicación: 10 mmHg AO (con timolol). FO (Figura 1.1) OD: excavación: 0.2x0.3, mácula s/p. OI: excavación: 0.9x0.9, pálido, alteración del epitelio pigmentario macular. Gonioscopía (Figura 1.2, 1.3): OD: ángulo abierto G4, pigmento +++. OI: ángulo abierto, ostium permeable, algunas sinequias en hora 6 y 9, se observa pigmento +++. Paquimetría: OD: 508 μm, OI: 490 μm.
Se propone realizar la cirugía de cataratas en OD junto con la colocación del iStent para ayudar a regular los valores de PIO.
 1.1
1.1
 1.2
1.2
 1.3
1.3
Figura 1. Paciente 2: OD.
1.1: FO prequirúrgico: excavación 0,2x 0,3.
1.2, 1.3: Gonioscopía prequirúrgica: ángulo abierto G4, presencia de pigmento (+++) sobre el trabeculado.
MÉTODOS
Una vez realizada la facoemulsificación de la catarata y la inserción de la lente intraocular en la bolsa, se procede a la inserción del iStent, cuando aún permanece el viscoelástico en la cámara anterior.
Debido a que el dispositivo se coloca en la porción nasal del trabeculado, se ubica al paciente con la cabeza rotada 45° en sentido contrario al ojo a tratar, mientras que los oculares del microscopio se rotan 30° hacia el cirujano. Esto permite visualizar el ángulo iridocorneal con mayor facilidad. La visualización de la malla trabecular se realiza con un gonioprisma de Swan-Jacob. Posteriormente, se inyecta viscoelástico adicional para mantener formada la cámara anterior. El iStent es colocado, con la ayuda de un insertor, a través de la misma incisión temporal utilizada para la cirugía de cataratas. La cámara anterior es atravesada por el insertor con la asistencia del gonioprisma.
El dispositivo se aproxima a un ángulo de 15° para facilitar su penetración a través de la malla trabecular, luego se aplana el talón y se avanza hasta que el dispositivo queda correctamente posicionado. Si aparece resistencia excesiva, indica que la aproximación es demasiado perpendicular al trabeculado y se está tocando la pared externa del canal de Schlemm.
El iStent es liberado presionando un botón en el insertor. Sólo la porción proximal permanece visible desde la cámara anterior. El punto de inserción es la hora 3-4 para el ojo derecho y la hora 9-8 para el ojo izquierdo. Un pequeño reflujo de sangre desde el canal de Schlemm refleja la correcta inserción del implante.
La extracción del viscoelástico con irrigación y aspiración, y la hidratación de la incisión corneal concluyen el procedimiento.
Por último, se coloca un antibiótico y corticoide tópico 16,23.
RESULTADOS
- Paciente 1: se coloca el iStent en OD sin complicaciones intraquirúrgicas (Figura 2). A las cuatro semanas, PIO 18mmHg; AVSC: 20/60; AVCC: 20/25; BMC: sin Tyndall, sin Seidel. IOL s/p (Figura 3). A los 12 meses de seguimiento: PIO 18 mmHg sin medicación (10% de reducción de la PIO basal). En esta instancia, se considera la posibilidad de adicionar una medicina tópica. (Tabla y gráfico 1). No se presentaron molestias ni complicaciones.
- Paciente 2: se coloca el iStent en OD sin complicaciones intraquirúrgicas. A las cuatro semanas, PIO 11mmHg; AVSC: 20/25 AVCC: 20/25. BMC: sin Tyndall, sin Seidel. Lente IOL: s/p (Figura 4). A los 12 meses de seguimento: PIO 10 mmHg sin medicación (37,5% de reducción de la PIO prequirúrgica) (tabla y gráfico 1). No se presentaron molestias ni complicaciones.
|
PACIENTE 1 |
PACIENTE 2 |
|
|
|
Medicación |
PIO OD (mmHg) |
Medicación |
PIO OD (mmHg) |
| Prequirúrgico |
|
|
|
|
| (sin medicación) |
Ninguna |
20 |
Ninguna |
16 |
| Prequirúrgico |
|
|
|
|
| (con medicación) |
Dorzolamida + |
|
|
| Timolol |
20* |
Timolol |
10 |
|
| Post quirúrgico |
|
|
|
| (4 semanas) |
Ninguna |
18 |
Ninguna |
11 |
| (8 semanas) |
Ninguna |
16 |
Ninguna |
10 |
| (8 meses) |
Ninguna |
16 |
Ninguna |
10 |
| (12 meses) |
Ninguna |
18 |
Ninguna |
10 |
Tabla 1. Resultados. *Paciente 1 poco adherente al tratamiento.
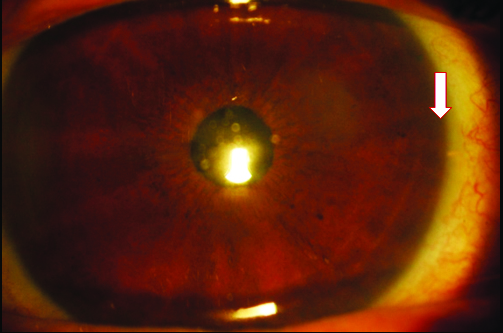
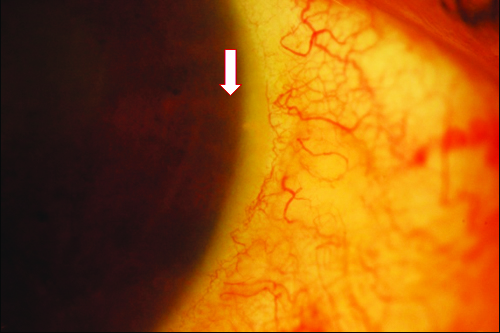
Figura 2. Paciente 1: OD. Primer día posoperatorio. Segmento anterior. Se observa el iStent en hora 3 (flechas). Tyndall y Seidel negativos
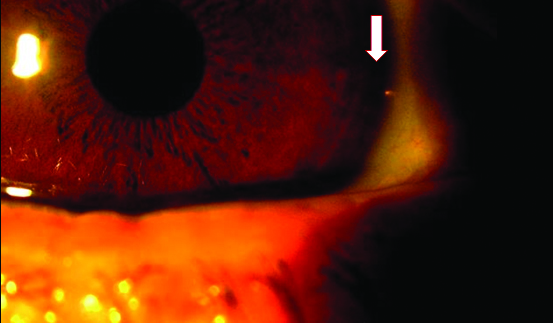
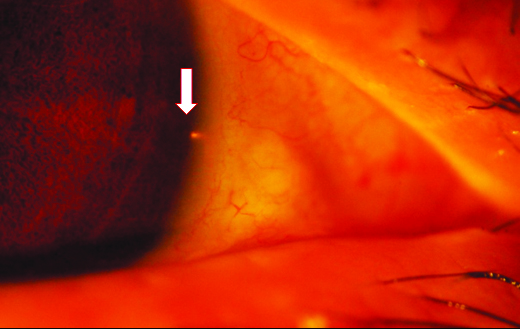
Figura 3. Paciente 1: OD. Cuarta semana del posoperatorio, segmento anterior. Se observa el iStent (flechas) en hora 3. Tyndall y Seidel negativos.
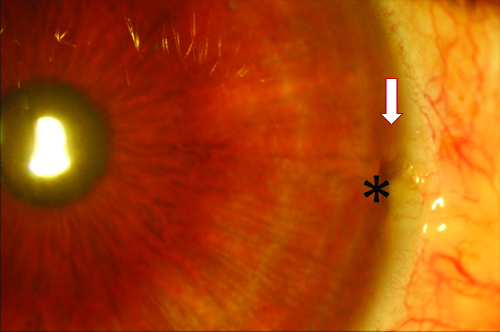 4.1
4.1
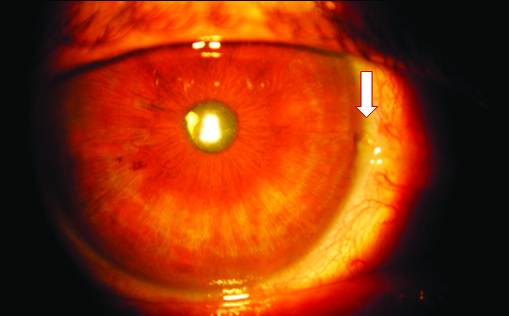 4.2
4.2
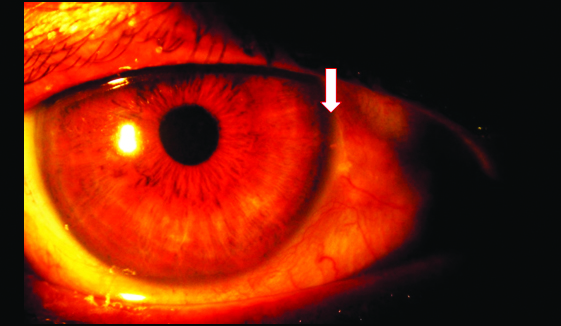 4.3
4.3
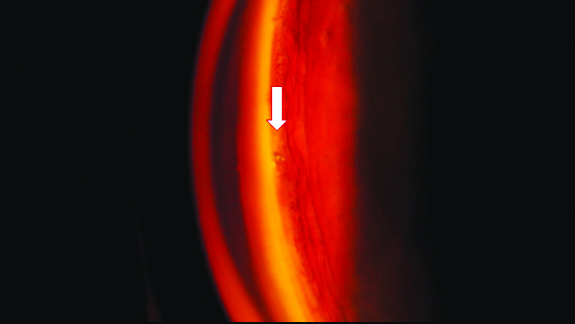 4.4
4.4
Figura 4. Paciente 2: OD. Cuarta semana del posoperatorio.
4.1, 4.2: Segmento anterior.
4.3, 4.4: Gonioscopía. Se observa el iStent normoinserto (flechas). Tyndall y Seidel negativos. *Irregularidad a nivel corneal presente previo a la cirugía.
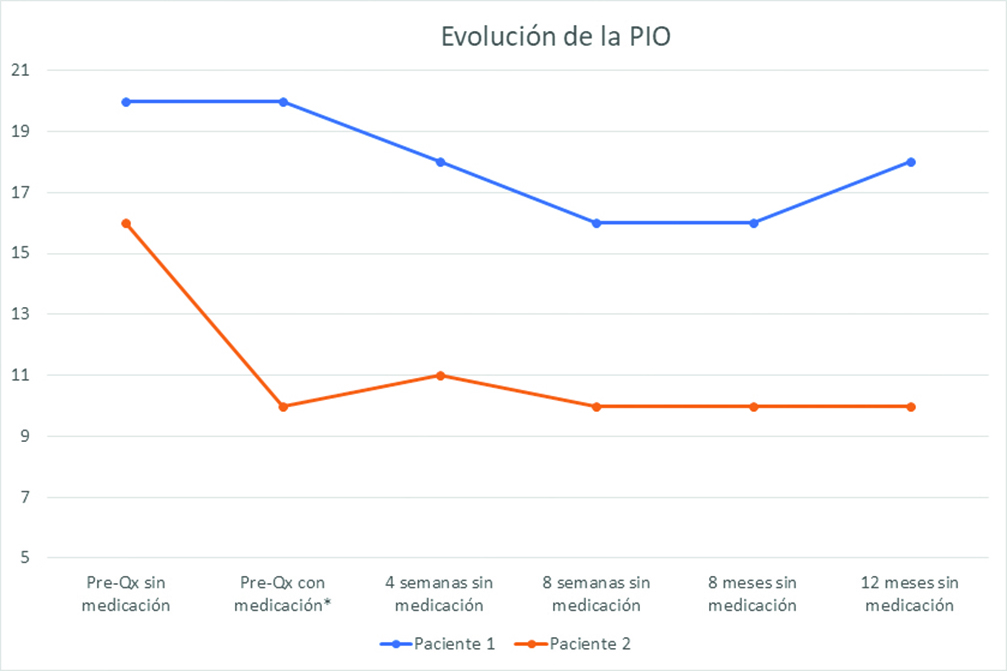
Gráfico 1. Resultados. *Paciente 1 poco adherente al tratamiento.
DISCUSIÓN
El iStent es un microbypass trabecular de tan solo 1mm de largo, hecho de titanio y revestido con heparina, diseñado por Glaukos Corporation, Laguna Hills, CA. Fue creado para facilitar el flujo del humor acuoso hacia el canal de Schlemm 27. Actualmente, su indicación más habitual es el glaucoma leve a moderado, en especial aquellos que necesitan múltiples medicaciones para su control (AAO) 28.
Debido a que este dispositivo fue diseñado para favorecer la salida del humor acuoso a través de la vía fisiológica del ojo, requiere que el canal de Schlemm y los canales colectores se encuentren permeables 27.
La colocación del iStent se realiza frecuentemente en conjunto con la cirugía de cataratas. Varios autores han estudiado la eficacia en la reducción de la PIO y el perfil de seguridad del iStent cuando se lo combina con la facoemulsificación 17,21–26. Uno de los reportes de esta cirugía combinada fue publicado en el año 2008 21. Informó una reducción media de la PIO de 5,7 ± 3,8 mmHg a los 6 meses (25,4% de reducción, p<0,001) y constató que el 70% de los sujetos (33/47) fueron capaces de suspender todos los medicamentos hipotensores que recibían en el prequirúrgico (media de medicinas prequirúrgicas: 1,5 +/- 1,7).
En 2013, Patel et al. 22 llevaron a cabo una serie de casos prospectiva, no controlada, intervencional, en 40 pacientes con glaucoma de ángulo abierto. Con una PIO inicial de 21,1 mmHg, se obtuvo una reducción media de 4,4 mmHg (20,9%, p<0,0001) a los 6 meses. La necesidad de medicación también se redujo significativamente, de 2,3 a 0,6 (p<0,01). A los 6 meses de seguimiento, el 66% de los pacientes se encontraban sin requerimiento de medicación, y un 20% restante necesitó solo una medicación. Además, todos los pacientes que recibían acetazolamida oral antes de la cirugía (n=6) dejaron de necesitarla.
Una serie de casos similar, conducidos por Arriola-Villalobos et al. 23 en 2012, examinó una población más pequeña (n=19), pero con un periodo de seguimiento más largo. Al final del seguimiento (53 meses), se registró una reducción significativa de la PIO de 3,16 mmHg desde una basal de 19,4 mmHg (16,3% de reducción, p=0,002). Mientras que todos los sujetos estaban recibiendo al menos una medicina hipotensora al inicio del estudio, al final del seguimiento 8 pacientes (42,1%) se encontraban sin requerimiento de medicinas. Aunque limitado por ser un estudio no controlado y tener un tamaño de muestra pequeño, estos resultados sugieren que la eficacia de la implantación del iStent persiste en el largo plazo.
Los datos más recientemente publicados sobre la eficacia a largo plazo de la extracción de la catarata combinada con el iStent mostraron resultados muy similares a los estudios anteriores. En un estudio con un periodo de seguimiento de 3 años, Neuhann TH 24 reportó que el iStent logró un 38% de reducción de la PIO (de 24,1 +/- 6,9 mmHg a 14,9 +/- 2,3 mmHg), y el 74% de los pacientes dejó de necesitar medicación hipotensora (media de medicinas prequirúrgicas: 1,8 +/- 0,9).
Un meta-análisis, con 18 meses de seguimiento, reporta una reducción estadísticamente significativa de la PIO basal del 22% (p<0,0001), y una disminución de 1.2 en el número de medicinas hipotensoras 26.
El mayor ensayo prospectivo, aleatorizado y controlado que se realizó hasta la fecha es un estudio multicéntrico llevado a cabo por el iStent Study Group de Estados Unidos 25. El estudio incluyó un total de 240 ojos con cataratas y glaucoma de ángulo abierto que fueron asignados al azar en dos grupos para recibir facoemulsificación sola (n=123), o facoemulsificación combinada con el iStent (n=117). Se realizó lavado de la medicación para la medición de PIO prequirúrgica, pero no para la posquirúrgica. A los 12 meses de seguimiento, en el grupo del iStent, el 72% logró una PIO ≤21 mmHg sin medicación (PIO prequirúrgica: 25,4+/-3,6). En cambio, en el grupo de facoemulsificación sola, el 50% alcanzó dicho criterio (p<0,001). Una medida secundaria de eficacia, definida como una reducción de la PIO ≥ 20% sin medicación, también arrojó resultados significativos: el 66% de los pacientes en el grupo combinado alcanzó dicho criterio, versus el 48% en el grupo control (p=0,003). En ese mismo periodo de seguimiento, la disminución media de las medicinas requeridas fue mayor en el grupo del iStent (1,4 frente a 1,0 del grupo control; p=0,005).
Probablemente, la reducción en la cantidad de medicinas utilizadas limite el desarrollo de enfermedades de la superficie ocular 29,30. Adicionalmente, es posible que un menor número de medicinas utilizadas signifique, a largo plazo, un ahorro económico no despreciable. El único estudio al respecto fue realizado por el Ontario Health Insurance Plan. Mostró un ahorro proyectado a 6 años de tratamiento de aproximadamente US$ 1040 y US$ 1737, para los pacientes que utilizaban dos y tres medicinas, respectivamente 31.
Un aspecto clave del iStent, como dispositivo MIGS, es su favorable perfil de seguridad. Los ensayos clínicos y series de casos han informado consistentemente pocos o ningún efecto adverso luego de su implantación 17,25,32,33. Por otra parte, cuando se producen complicaciones, a menudo se deben a problemas propios de la cirugía de cataratas y no al iStent 33.
Los resultados de los ensayos controlados, aleatorizados, del iStent Study Group que fueron publicados por Samuelson et al. 25 y Craven et al. 32, mostraron que, entre los 240 ojos inscritos, la implantación de la iStent junto con la cirugía de cataratas no representó un riesgo adicional a esta última. La eficacia demostrada en el grupo del iStent durante los 24 meses de estudio se logró sin comprometer los resultados visuales. Las complicaciones post operatorias más frecuentes en el grupo del iStent se relacionaron con el mal posicionamiento y la obstrucción del dispositivo (por iris, sangre, etc.). La incidencia de estos eventos en dichos estudios fue del 3% y 4%, respectivamente. Es importante destacar que no se registró ningún evento adverso grave en dichos estudios.
CONCLUSIONES
En los últimos años se ha suscitado un creciente interés por el desarrollo de técnicas mínimamente invasivas para el tratamiento del glaucoma 33.
Si bien este microbypass ofrece una reducción significativa de la PIO, en un rango de 16,3 a 38% 21–26, cabe aclarar que esta técnica no tiene como finalidad reemplazar a los procedimientos tradicionales más invasivos como la trabeculectomía o la válvula, que consiguen cifras de reducción notablemente más altas 13.
Las MIGS han demostrado un muy buen perfil de seguridad, que no adiciona riesgo a la cirugía de cataratas 17,25,32,33. Son una opción interesante para los cirujanos en el tratamiento del glaucoma leve a moderado, 28 donde se busca una reducción moderada de la PIO y/o reducción del número de medicinas.
Por otra parte, se debe señalar que el análisis de costos a largo plazo favorece al iStent como una alternativa que permite economizar recursos, al disminuir la necesidad de medicación 31.
En nuestros pacientes, a los 12 meses de seguimiento, el iStent combinado con la facoemulsificación produjo una disminución de la PIO basal del 10% en la paciente 1 (sin medicación). En la paciente 2, la reducción de la PIO fue del 37,5% (sin medicación). No se presentaron complicaciones en ninguno de los casos.
BIBLIOGRAFÍA
1. Quigley HA, Broman AT. The number of people with glaucoma worldwide in 2010 and 2020. Br J Ophthalmol. 2006 Mar 1;90(3):262–7.
2. Leske MC, Heijl A, Hussein M, Bengtsson B, Hyman L, Komaroff E, et al. Factors for glaucoma progression and the effect of treatment: the early manifest glaucoma trial. Arch Ophthalmol (Chicago, Ill 1960). 2003 Jan;121(1):48–56.
3. Fingeret M. Glaucoma medications, glaucoma therapy, and the evolving paradigm. J Am Optom Assoc. 1998 Feb;69(2):115–21.
4. Kass MA, Gordon M, Morley RE, Meltzer DW, Goldberg JJ. Compliance with topical timolol treatment. Am J Ophthalmol. 1987 Feb 15;103(2):188–93.
5. Robin AL, Novack GD, Covert DW, Crockett RS, Marcic TS. Adherence in glaucoma: objective measurements of once-daily and adjunctive medication use. Am J Ophthalmol. 2007 Oct;144(4):533–40.
6. Okeke CO, Quigley HA, Jampel HD, Ying G, Plyler RJ, Jiang Y, et al. Adherence with Topical Glaucoma Medication Monitored Electronically. Ophthalmology. 2009 Feb;116(2):191–9.
7. Tsai JC. A comprehensive perspective on patient adherence to topical glaucoma therapy. Ophthalmology. 2009 Nov;116(11 Suppl):S30-6.
8. Kholdebarin R, Campbell RJ, Jin Y-P, Buys YM. Multicenter study of compliance and drop administration in glaucoma. Can J Ophthalmol. 2008 Aug;43(4):454–61.
9. Ammar DA, Noecker RJ, Kahook MY. Effects of benzalkonium chloride- and polyquad-preserved combination glaucoma medications on cultured human ocular surface cells. Adv Ther. 2011 Jun 16;28(6):501–10.
10. Leung EW, Medeiros FA, Weinreb RN. Prevalence of ocular surface disease in glaucoma patients. J Glaucoma. 2008 Aug;17(5):350–5.
11. Everitt DE, Avorn J. Systemic effects of medications used to treat glaucoma. Ann Intern Med. 1990 Jan 15;112(2):120–5.
12. Müller ME, van der Velde N, Krulder JWM, van der Cammen TJM. Syncope and falls due to timolol eye drops. BMJ. 2006 Apr 22;332(7547):960–1.
13. Gedde SJ, Schiffman JC, Feuer WJ, Herndon LW, Brandt JD, Budenz DL, et al. Three-Year Follow-up of the Tube Versus Trabeculectomy Study. Am J Ophthalmol. 2009 Nov;148(5):670–84.
14. Gedde SJ, Schiffman JC, Feuer WJ, Herndon LW, Brandt JD, Budenz DL, et al. Treatment Outcomes in the Tube Versus Trabeculectomy (TVT) Study After Five Years of Follow-up. Am J Ophthalmol. 2012 May;153(5):789–803.e2.
15. Saheb H, Ahmed IIK. Micro-invasive glaucoma surgery: current perspectives and future directions. Curr Opin Ophthalmol. 2012 Mar;23(2):96–104.
16. Nichamin LD. Glaukos iStent Trabecular Micro-Bypass. Middle East Afr J Ophthalmol. 2009 Jul;16(3):138–40.
17. Fea AM. Phacoemulsification versus phacoemulsification with micro-bypass stent implantation in primary open-angle glaucoma: randomized double-masked clinical trial. J Cataract Refract Surg. 2010 Mar;36(3):407–12.
18. Francis BA, Singh K, Lin SC, Hodapp E, Jampel HD, Samples JR, et al. Novel glaucoma procedures: a report by the American Academy of Ophthalmology. Ophthalmology. 2011 Jul;118(7):1466–80.
19. Spiegel D, Wetzel W, Haffner DS, Hill RA. Initial clinical experience with the trabecular micro-bypass stent in patients with glaucoma. Adv Ther. 24(1):161–70.
20. Zhou J, Smedley GT. Trabecular bypass: effect of schlemm canal and collector channel dilation. J Glaucoma. 2006 Oct;15(5):446–55.
21. Spiegel D, García-Feijoó J, García-Sánchez J, Lamielle H. Coexistent primary open-angle glaucoma and cataract: Preliminary analysis of treatment by cataract surgery and the iStent trabecular micro-bypass stent. Adv Ther. 2008 May 2;25(5):453–64.
22. Patel I, de Klerk TA, Au L. Manchester iStent study: early results from a prospective UK case series. Clin Experiment Ophthalmol. 2013 May;41(7):n/a-n/a.
23. Arriola-Villalobos P, Martínez-de-la-Casa JM, Díaz-Valle D, Fernández-Pérez C, García-Sánchez J, García-Feijoó J. Combined iStent trabecular micro-bypass stent implantation and phacoemulsification for coexistent open-angle glaucoma and cataract: a long-term study. Br J Ophthalmol. 2012 May;96(5):645–9.
24. Neuhann TH. Trabecular micro-bypass stent implantation during small-incision cataract surgery for open-angle glaucoma or ocular hypertension: Long-term results. J Cataract Refract Surg. 2015 Dec;41(12):2664–71.
25. Samuelson TW, Katz LJ, Wells JM, Duh Y-J, Giamporcaro JE, US iStent Study Group. Randomized evaluation of the trabecular micro-bypass stent with phacoemulsification in patients with glaucoma and cataract. Ophthalmology. 2011 Mar;118(3):459–67.
26. Malvankar-Mehta MS, Chen YN, Iordanous Y, Wang WW, Costella J, Hutnik CML. iStent as a Solo Procedure for Glaucoma Patients: A Systematic Review and Meta-Analysis. Pasquale LR, editor. PLoS One. 2015 May 27;10(5):e0128146.
27. Roelofs K, Arora S, Dorey MW. Implantation of 2 trabecular microbypass stents in a patient with primary open-angle glaucoma refractory to previous glaucoma-filtering surgeries. J Cataract Refract Surg. 2014 Aug;40(8):1322–4.
28. Microinvasive Glaucoma Surgery (MIGS) - EyeWiki [Internet]. Microinvasive Glaucoma Surgery (MIGS) - EyeWiki. [online] Disponible en: http://eyewiki.aao.org/Microinvasive_Glaucoma_Surgery_(MIGS)#Indications: [Accesada 5 Apr. 2017].
29. Arici MK, Arici DS, Topalkara A, Güler C. Adverse effects of topical antiglaucoma drugs on the ocular surface. Clin Experiment Ophthalmol. 2000 Apr;28(2):113–7.
30. Noecker RJ, Herrygers LA, Anwaruddin R. Corneal and conjunctival changes caused by commonly used glaucoma medications. Cornea. 2004 Jul;23(5):490–6.
31. Iordanous Y, Kent JS, Hutnik CML, Malvankar-Mehta MS. Projected cost comparison of Trabectome, iStent, and endoscopic cyclophotocoagulation versus glaucoma medication in the Ontario Health Insurance Plan. J Glaucoma. 2014 Feb;23(2):e112-8.
32. Craven ER, Katz LJ, Wells JM, Giamporcaro JE, iStent Study Group. Cataract surgery with trabecular micro-bypass stent implantation in patients with mild-to-moderate open-angle glaucoma and cataract: Two-year follow-up. J Cataract Refract Surg. 2012 Aug;38(8):1339–45.
33. Resende AF, Patel NS, Waisbourd M, Katz LJ. iStent® Trabecular Microbypass Stent: An Update. J Ophthalmol. 2016;2016:2731856.